Reforzando...
Un aporte del Cuarto Blanco.
Biblioteca Web
__________________________________________
En el transcurso del proceso evolutivo aparecieron animales con una mayor complejidad estructural y un mayor tamaño, y con mayores necesidades energéticas. Entre esos animales, fueron favorecidos los que adquirieron órganos especializados en la captación de oxígeno -como las branquias y pulmones- y un tejido conectivo fluido -en el caso de los vertebrados, la sangre- capaz de transportarlo hasta las células.
En la actualidad coexisten organismos de una gran diversidad de sistemas cardiovasculares. Básicamente, todos consisten en una red de conductos por los que circula un fluido - como la sangre- y una o varias bombas -como el corazón- capaces de generar el trabajo necesario para esta circulación.
La sangre es la encargada del transporte del oxígeno, los nutrientes y otras moléculas esenciales, así como los productos de desecho. Ésta se compone de plasma, eritrocitos, leucocitos y plaquetas. El plasma, la parte fluida de la sangre, es una solución acuosa en la que están disueltos y suspendidos nutrientes, productos de desechos, sales capaces de regular el pH sanguíneo, anticuerpos, hormonas, proteínas plasmáticas y otras sustancias.
En los vertebrados, la sangre circula a través de un circuito cerrado de vasos sanguíneos: arterias, arteriolas, capilares, vénulas y venas. Esta red, que incluye tanto al circuito pulmonar como al sistémico, finalmente alcanza a cada célula del cuerpo. La función principal del sistema circulatorio es llevada a cabo en los capilares, donde se intercambian sustancias entre la sangre y el fluido intersticial que rodea a las células individuales del cuerpo.
La sangre fluye a través del organismo por el sistema vascular gracias a la existencia de un órgano capaz de generar la fuerza necesaria para impulsarla: el corazón. Los cambios evolutivos en la estructura del corazón de los vertebrados pueden relacionarse globalmente con cambios en las tasas metabólicas y en el nivel de actividad de los animales.
El corazón no es solamente un órgano que bombea sangre; también es capaz de secretar sustancias que regulan su propio funcionamiento.
En el esquema general del sistema cardiovascular, la sangre circula desde el corazón a través de vasos cada vez más pequeños, desde donde va pasando nuevamente a vasos de mayor tamaño hasta retornar al corazón. Existen dos circuitos principales en el sistema cardiovascular de un vertebrado que respira aire: el circuito pulmonar y el circuito sistémico. En los mamíferos y las aves, la tabicación completa entre el "corazón izquierdo y el derecho" tiene una consecuencia importante: las presiones sanguíneas pueden ser diferentes en ambos circuitos.
En el sistema circulatorio, el gasto cardíaco genera la presión sanguínea, que es una medida de la fuerza por unidad de área que la sangre ejerce sobre las paredes de los vasos sanguíneos. La presión sanguínea no sólo depende del gasto cardíaco, que genera un flujo de sangre en el sistema vascular, sino también de la resistencia que el sistema opone al paso de la sangre. Esta resistencia está gobernada, en gran medida, por el radio de las arteriolas, elemento clave en la regulación de la presión arterial.
La actividad del sistema nervioso autónomo que controla la musculatura lisa de las arteriolas, al igual que la que regula el ritmo y la fuerza del latido cardíaco, está regulada por un área de la médula llamada centro de regulación cardiovascular.
El sistema linfático se encarga de recolectar el líquido intersticial remanente del filtrado desde los capilares hacia la luz de los vasos sanguíneos. El líquido plasmático ingresa por filtración desde los capilares hacia el intersticio, y pasa desde el instersticio hacia la luz de los vasos por efecto de la presión oncótica. El líquido intesticial remanente que no se recupera por acción de la presión oncótica es devuelto a la circulación por medio del sistema linfático, que lo recolecta y vuelca en el sistema venoso.
Diversidad de los sistemas cardiovasculares
Los sistemas cardiovasculares consisten, básicamente, en una red de conductos por los que circula un fluido -en algunos casos la sangre- y una o varias bombas que impulsan esta circulación -como el corazón-. Este esquema, que varía en estructura y complejidad en los diferentes animales, debe asegurar el adecuado aporte de sangre a las distintas partes del organismo.
Las esponjas, cnidarios y nematodos no presentan un sistema vascular anatómicamente diferenciado que transporte sustancias: los gases, nutrientes y sustancias de desecho se intercambian ente las células y el exterior por difusión.
En los moluscos y artrópodos, existe un sistema de vasos conectados con un corazón y el sistema circulatorio es abierto. El sistema circulatorio también puede ser cerrado.

Diversidad de sistemas circulatorios (a)
a) Un sistema circulatorio abierto: el de los artrópodos. Consiste en un sistema de vasos conectados con un corazón. Desde los vasos, la sangre se vuelca en los tejidos y se forman "lagunas" abiertas desde las cuales retorna luego al corazón a través de aberturas valvulares.

Diversidad de sistemas circulatorios (b)
b) Un sistema circulatorio cerrado: el de los anélidos. La sangre circula por dentro del sistema de vasos longitudinales-uno dorsal y varios ventrales- que corren a lo largo de su cuerpo alargado y que se ramifican en vasos menores y capilares. Es movilizada por cinco pares de "corazones" -áreas musculares de los vasos sanguíneos- que bombean la sangre hacia el vaso ventral. Los vasos más pequeños recogen la sangre de los tejidos y los vierten en el vaso dorsal muscular que la bombea hacia adelante. Existen, además, válvulas que impiden que la sangre retroceda y por lo tanto su recorrido es unidireccional. Este tipo de sistema se encuentra en invertebrados como los erizos de mar y los pulpos, y en todos los vertebrados.
El sistema circulatorio de los vertebrados actuales deriva de un diseño ya estaba presente en los vertebrados ancestrales y que sufrió diversas modificaciones evolutivas asociadas fundamentalmente con el pasaje de la vida acuática a la terrestre. Se encuentra en los vertebrados acuáticos de respiración branquial -ciclóstomos y teleósteos-, en los cefalocordados -anfioxos- y en el embrión de todos los vertebrados.

Esquema simplificado del sistema circulatorio en los embriones de los vertebrados.
Una disposición anatómica similar, en los primeros vertebrados, habría dado origen al sistema circulatorio de los vertebrados actuales. Un "corazón" ubicado ventralmente impulsa la sangre hacia la aorta ventral, que se ramifica en seis pares de arcos aórticos a la altura de la faringe, numerados del I al VI. Los arcos aórticos se reunen dorsalmente en dos raíces aórticas que se juntan y forman la aorta dorsal que distribuye la sangre en los tejidos. En los vertebrados acuáticos más primitivos, y en los anfioxos, la capilarización de los arcos aórticos a nivel de las hendiduras branquiales permite la oxigenación de la sangre.
El corazón es un órgano esencialmente formado por tejido muscular y por lo tanto, puede contraerse. Cuando el corazón se contrae, la cavidad que encierra reduce su volumen y, en consecuencia, aumenta la presión de la sangre en su interior, que tiende a salir. Las células musculares del corazón deben contraerse ordenadamente y con una cierta rapidez ante un estímulo. Durante el proceso evolutivo, este conjunto de características aparecen en el músculo cardíaco que bombea en forma eficiente la sangre a través de todo el cuerpo.
La sangre
En los vertebrados, la sangre es el fluido que circula a través del cuerpo transportando gases, nutrientes y desechos. Consiste, en un 40%, en células: glóbulos rojos (eritrocitos), glóbulos blancos (leucocitos) y plaquetas. El plasma ocupa el 60% restante. Los eritrocitos no tienen núcleo ni otras organelas; contienen hemoglobina y se especializan en el transporte de oxígeno. La función principal de los leucocitos es la defensa del organismo contra invasores como virus, bacterias y partículas extrañas. Los glóbulos blancos pueden migrar al espacio intersticial y muchos realizan fagocitosis. Las plaquetas provienen de megacariocitos que se encuentran en la médula ósea. Contienen mitocondrias, un retículo endoplasmático liso y numerosos gránulos, donde se acumulan diversas sustancias sintetizadas o no por la plaqueta. Las plaquetas desempeñan un papel esencial al iniciar la coagulación de la sangre y obturar roturas de los vasos sanguíneos. Además, aseguran la reserva y transporte de serotonina producida por células del intestino delgado a través de la sangre producida por células del intestino delgado, así como la secreción de otras sustancias vasoactivas como la histamina. Las plaquetas participan en la cascada de coagulación de la sangre.
Con excepción del oxígeno, la mayoría de las moléculas nutrientes y los productos de desecho son transportados disueltos en el plasma. Además, el plasma contiene proteínas plasmáticas que no son nutrientes ni productos de desecho. Incluyen la albúmina, el fibrinógeno y las globulinas.
La formación de las células de la sangre -o hematopoyesis- se produce tempranamente en el embrión humano, en el hígado y en menor grado en el bazo. Después del nacimiento, todas las células sanguíneas, excepto los linfocitos, se sintetizan sólo en la médula ósea. Todas las células sanguíneas se originan a partir de un tipo único de células totipotenciales que se diferencian.

Diferenciación de las células de la sangre.
La ruptura de los vasos sanguíneos produce una hemorragia que disminuye el aporte de oxígeno y nutrientes al área afectada. Esto puede causar la necrosis, o muerte de las células, y, en caso de pérdidas de sangre importantes, una caída de la presión sanguínea de graves consecuencias. Tanto en los vertebrados como en los invertebrados, existen mecanismos por los que se obtura la zona dañada, evitándose la pérdida de sangre.
En los invertebrados se produce una contracción muscular de las paredes del cuerpo que facilita el cierre de la herida, mientras que la aglutinación y posterior formación de una placa de células sanguíneas obtura la zona. El proceso de formación de esta placa o coágulo se denomina coagulación. En los mamíferos, cuando un vaso sanguíneo se rompe, los vasos sanguíneos de la zona afectada se contraen y el aporte de sangre se reduce. Este proceso es reforzado por la formación de un coágulo integrado por células y proteínas sanguíneas.
La coagulación de la sangre es un fenómeno complejo, que requiere de plaquetas y de numerosos factores de coagulación presentes normalmente en el torrente sanguíneo, o en las membranas de las plaquetas o de otros tipos celulares. Involucra, en sus etapas finales, moléculas de tromboplastina que convierten a la protrombina en su forma activa, la enzima trombina. La trombina, a su vez, convierte al moléculas de fibrinógeno en fibrina, que se aglutina, formando una red insoluble en la que se "enredan" los glóbulos rojos y las plaquetas. Así se forma un coágulo que luego se contrae, acercando los bordes de la herida.
Los vasos sanguíneos
En el esquema general del sistema cardiovascular, la sangre es vertida desde el corazón en las arterias grandes, por las que viaja hasta llegar a arterias ramificadas más pequeñas; luego pasa a arterias aun más pequeñas -las arteriolas- y, finalmente, a redes de vasos mucho más pequeños, los capilares. Desde los capilares, la sangre pasa nuevamente a venas pequeñas de mayor diámetro -las vénulas-, luego a venas más grandes y, a través de ellas, retorna al corazón.
Las arterias tienen paredes gruesas, duras y elásticas, que pueden soportar la alta presión de la sangre cuando ésta abandona el corazón. Los capilares tienen paredes formadas sólo por una capa de células. El intercambio de gases, nutrientes y residuos del metabolismo entre la sangre y las células del cuerpo se produce a través de estas delgadas membranas capilares. La sangre de los capilares entra a las vénulas, que se juntan formando las venas. Las venas tienen una luz normalmente mayor que las arterias, y siempre tienen las paredes más delgadas, más fácilmente dilatables, con lo que se minimiza la resistencia al flujo de sangre en su retorno al corazón.

Anatomía de los vasos sanguíneos.
En los capilares es donde se produce el intercambio de sustancias entre la sangre y los tejidos. Las paredes de los capilares están formadas por sólo una capa de células, el endotelio. A medida que la sangre se mueve a través del sistema capilar, se produce el intercambio de sustancias entre el plasma y el espacio intersticial: los gases (como el oxígeno y el dióxido de carbono), los iones, las hormonas y las sustancias de bajo peso molecular en general, se intercambian libremente por difusión entre el plasma y los tejidos circundantes. Además, la presión sanguínea permite un pasaje de líquido por filtración de la sangre a través del endotelio. Solamente las proteínas de alto peso molecular no pueden atravesar el endotelio. Las proteínas retenidas en el interior de los vasos ejercen un efecto osmótico denominado presión oncótica. Esta presión genera un movimiento que tiene un sentido opuesto al generado por la presión sanguínea y tiende a hacer ingresar líquido desde los tejidos hacia los capilares.

Relación entre la presión sanguínea y la presión oncótica.
a) En los capilares, el balance entre la presión sanguínea y la presión oncótica genera un pasaje de líquido desde el plasma hasta el intersticio y viceversa. Las flechas en linea de puntos indican la diferencia entre las presiones sanguínea y oncótica . La pared del capilar tiene permeabilidad selectiva y la presión sanguínea hace salir el líquido plasmático de los capilares por filtración. Las proteínas plasmáticas de alto peso molecular quedan retenidas en el capilar y generan la presión oncótica, que es constante a lo largo de todo el capilar. La presión sanguínea cae a lo largo del tubo y, cuando se hace menor que la presión oncótica, se produce una inversión del flujo del líquido plasmático, que comienza a reingresar desde el intersticio hacia la luz del capilar. b) Variación de la presión sanguínea en relación con la presión oncótica
Sin las proteínas del plasma, la presión sanguínea en los capilares provocaría una salida de líquido plasmático hacia los tejidos que ninguna fuerza haría reingresar. Las proteínas sanguíneas, entonces, tienen un papel esencial al generar la presión oncótica capaz de retener el plasma dentro del sistema vascular.
El corazón
Los corazones más simples, como los anélidos, son simplemente engrosamientos musculares de los vasos sanguíneos. En el curso de la evolución de los vertebrados, el corazón experimentó algunos cambios que resultaron en adaptaciones estructurales.

Sistemas circulatorios de los vertebrados.
La sangre rica en oxígeno se muestra en rojo y la sangre pobre en oxígeno en azul.
a) En los peces, el corazón tiene sólo una aurícula (A) y un ventrículo (V). La sangre oxigenada en los capilares de las branquias va directamente a los capilares sistémicos sin regresar antes al corazón.
b) En los anfibios, la única aurícula está dividida en dos cámaras separadas. La sangre rica en oxígeno procedente de los pulmones entra en una aurícula, y la sangre pobremente oxigenada que viene de los tejidos entra en la otra. El ventrículo, aunque carece de una división estructural, presenta poca mezcla de sangre. Desde el ventrículo, la sangre oxigenada se vierte en los tejidos y la sangre pobre en oxígeno se vierte en los pulmones.
c) En los reptiles -lagartijas, tortugas y serpientes- el corazón está formado por tres cámaras, dos aurículas y un ventrículo. El ventrículo está parcialmente dividido y el corazón funciona como si tuviera cuatro cámaras, con una mezcla entre las sangres oxigenada y desoxigenada mínima.
d) En las aves y los mamíferos, tanto la aurícula como el ventrículo están divididos en dos cámaras separadas; de hecho, hay dos corazones ("izquierdo" y "derecho"), uno que bombea la sangre pobremente oxigenada hacia los pulmones y el otro que bombea la sangre rica en oxígeno hacia los tejidos del cuerpo.
El corazón de todos los vertebrados presenta válvulas capaces de abrirse o cerrarse, permitiendo o no el paso de sangre según la diferencia de presiones sanguíneas entre las cámaras que separan.
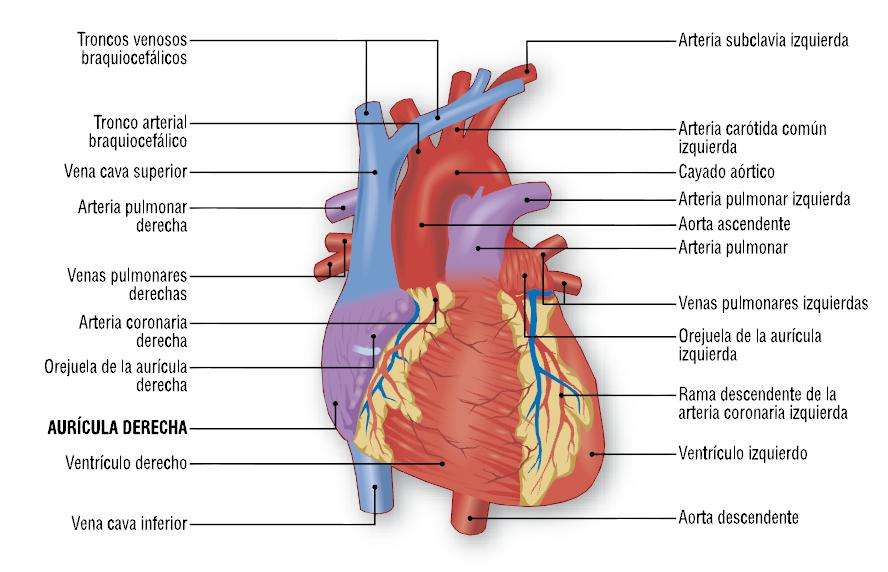
En el corazón humano, las paredes están constituidas predominantemente por músculo cardíaco, formado por miocitos. La sangre que retorna desde los tejidos corporales constituye el llamado retorno venoso que penetra en la aurícula derecha a través de dos grandes venas §, las venas cavas superior e inferior. La sangre que retorna de los pulmones entra en la aurícula izquier-da a través de las venas pulmonares. Las aurículas se dilatan cuando reciben la sangre. Luego, ambas aurículas se contraen simultáneamente, haciendo que la sangre penetre en los ventrículos a través de válvulas abiertas. Luego, los ventrículos se contraen simultáneamente, las válvulas que se encuentran entre las aurículas y los ventrículos se cierran por la presión de la sangre en los ventrículos. El ventrículo derecho impulsa la sangre desoxigenada hacia los pulmones me-diante las arterias pulmonares; el ventrículo izquierdo impulsa la sangre oxi-genada hacia la aorta. Desde la aorta, la sangre se distribuye a los distintos tejidos corporales pero también ingresa, luego de ramificarse, al sistema coronario, que es el circuito vascular que irriga al propio tejido cardíaco.
El corazón presenta contracciones rítmicas, el latido cardíaco. En este latido, todos los miocitos responden a los estímulos nerviosos. El estímulo que origina la contracción cardíaca se origina en células especializadas del propio músculo, el marcapasos.
El latido de un corazón de mamífero está controlado por una región de tejido muscular de la aurícula derecha -el nódulo sinoauricular- que impone el ritmo de la frecuencia cardíaca actuando como un marcapasos. Algunos de los nervios que regulan al corazón tienen sus terminaciones en esta región. La excitación se extiende desde el marcapasos a través de las células musculares de la aurícula; así, ambas aurículas se contraen casi simultáneamente. Cuando la excitación alcanza el nódulo auriculoventricular, sus fibras de conducción pasan el estímulo al haz de His, y se contraen casi simultáneamente los ventrículos. Dado que las fibras del nódulo auriculoventricular conducen el estímulo con relativa lentitud, los ventrículos no se contraen hasta haberse completado el latido auricular.Cuando los impulsos del sistema de conducción viajan a través del corazón y producen su contracción, se genera una corriente eléctrica en su superficie. Esta corriente se transmite a los fluidos corporales y, desde allí, parte de ella alcanza la superficie del cuerpo. Esta corriente puede ser registrada en un electrocardiograma que permite establecer la capacidad del corazón de iniciar y transmitir los impulsos.
En cada latido, el corazón eyecta un determinado volumen de sangre. El volumen total de sangre bombeada por el corazón por minuto se llama gasto cardíaco. El gasto cardíaco se relaciona con el volumen de sangre que el corazón es capaz de movilizar y, por lo tanto, con la cantidad de energía química necesaria para realizar ese trabajo y con el consumo de oxígeno necesario para disponer de esa energía química.
Un cambio del gasto cardíaco puede deberse a cambios de la frecuencia del latido, del volumen de eyección o a ambos. Frente a variaciones en las necesidades orgánicas de aporte sanguíneo a los tejidos (por ejemplo, durante el ejercicio), el gasto cardíaco puede modificarse por acción nerviosa, por acción de hormonas o por un control intrínseco del corazón ligado al retorno venoso.
La regulación nerviosa es ejercida por el sistema nervioso autónomo fundamentalmente a través de la modificación de la frecuencia de latido.

Regulación autónoma de la frecuencia de latido cardíaco.
Finalmente, el corazón muestra una notable capacidad para autorregular la cantidad de sangre que eyecta, independientemente de factores nerviosos u hormonales.
Las fibras simpáticas estimulan el nódulo sinoauricular, mientras que las fibras parasimpáticas, contenidas en el nervio vago, lo inhiben. Como consecuencia, ante un aumento de la estimulación del sistema nervioso parasimpático, la fecuencia cardíaca disminuye y, ante un aumento de la estimulación del sistema nervioso simpático, la frecuencia cardíaca aumenta.
Los primeros estudios sobre el corazón se centraron en su función de bombeo. Sin embargo el corazón es también un órgano secretor de sustancias -hormonas y enzimas - que regulan su propio funcionamiento y el de otros órganos. Las sustancias secretadas por el corazón pueden tener efectos sobre las mismas células que la producen (acción autocrina), sobre las células vecinas (acción paracrina) o sobre otros órganos (acción endocrina). Estas sustancias incluyen la angiotensina II, un péptido vasoconstrictor que proviene, a su vez, del clivaje de un precursor que cuando circula por la sangre y aumenta la presión sanguínea. Otra sustancia, el óxido nítrico, en el corazón, es sintetizado por las células endoteliales del sistema coronario. Su liberación afecta al músculo liso adyacente generando vasodilatación local, pero también incrementa la relajación del músculo cardíaco al actuar directamente sobre los miocitos vecinos: un claro ejemplo de regulación paracrina. Existe también una proteína, el factor natriurético atrial que se acumula en los miocitos en forma de una prohormona peptídica que, al ser clivada, da lugar a la hormona activa.
En el sistema cardiovascular, como consecuencia del aumento de la diuresis y la natriuresis, el volumen total de sangre disminuye y, por lo tanto, el retorno venoso y la presión arterial caen con lo que el gasto cardíaco se reduce. Estos mecanismos tienden a contrarrestar las causas que llevaron a la liberación de factor natriurético atrial y son un buen ejemplo de un proceso de retroalimentación negativa.

Uno de los mecanismos de acción del factor natriurético atrial.
La infusión de una cierta cantidad de suero puede provocar el aumento del retorno venoso al corazón. Como consecuencia, las paredes cardíacas se distienden por un aumento del volumen de sangre contenido en los ventrículos y las aurículas. La fuerza de contracción ventricular se incrementa (Ley de Starling) y también el volumen de eyección. El estiramiento de las paredes auriculares induce la secreción de factor natriurético atrial que viaja por el torrente sanguíneo hasta los riñones, donde provoca un aumento de la diuresis y la natriuresis. Estos dos últimos efectos tienden a disminuir el volumen de sangre y, en consecuencia, el retorno venoso que desencadenó el proceso descripto.
El circuito vascular
Hay dos circuitos principales en el sistema cardiovascular de un vertebrado que respira aire: el circuito pulmonar y el circuito sistémico. En los mamíferos y las aves, la tabicación completa entre el "corazón izquierdo y el derecho" tiene una consecuencia importante: las presiones sanguíneas pueden ser diferentes en ambos circuitos.

Algunos de los circuitos principales del sistema cardiovascular humano.
La sangre oxigenada se muestra en rojo, y la desoxigenada en azul. Las porciones de los pulmones en las cuales ocurre el intercambio gaseoso son irrigadas por la circulación sistémica. La sangre que viaja a través de los capilares provee de oxígeno y de nutrientes a cada célula de estos tejidos y se lleva el dióxido de carbono y otros desechos. En las terminaciones venosas de los lechos capilares la sangre pasa a través de vénulas, luego a venas más grandes y finalmente retorna al corazón a través de las venas cavas superior o inferior.
La sangre es vertida desde el corazón en las arterias grandes, por las que viaja hasta llegar a arterias ramificadas más pequeñas; luego pasa a arterias aun más pequeñas -las arteriolas- y, finalmente, a redes de vasos mucho más pequeños, los capilares. Desde los capilares, la sangre pasa nuevamente a venas pequeñas de mayor diámetro -las vénulas-, luego a venas más grandes y, a través de ellas, retorna al corazón.
El circuito sistémico es mucho más grande. Muchas arterias principales que irrigan diferentes partes del cuerpo se ramifican a partir de la aorta cuando ésta abandona el ventrículo izquierdo. Las primeras dos ramas son las arterias coronarias derecha e izquierda, que llevan sangre oxigenada al propio músculo cardíaco. Otra subdivisión importante de la circulación sistémica irriga el cerebro.
En el corazón humano, la sangre que retorna de la circulación sistémica a través de las venas cavas superior e inferior entra a la aurícula derecha y pasa al ventrículo derecho, que la impulsa a través de las arterias pulmonares hacia los pulmones, donde se oxigena. La sangre de los pulmones entra a la aurícula izquierda a través de las venas pulmonares, pasa al ventrículo izquierdo y luego es bombeada a través de la aorta a los tejidos del cuerpo.
Entre la circulación sistémica se incluyen varios sistemas porta, en los que la sangre fluye a través de dos lechos capilares distintos, conectados "en serie" por venas o por arterias, antes de entrar a las venas que retornan al corazón. Un ejemplo es el sistema porta hepático que permite que los productos de la digestión pueden ser procesados de modo directo por el hígado. Otros sistemas porta desempeñan papeles importantes en el procesamiento químico de la sangre en los riñones y en las funciones de la glándula hipófisis.
___________________________________
Se agradece...
____________________________________________________
Este tema ha sido editado por Ge. Pe.: 11 junio 2014 - 02:28
Reponer imágenes